что входит в каждый из трёх обязательных в период беременности скринингов и почему их необходимо проводить в строго определенные сроки?
Скрининг при беременности – это комплекс исследований, позволяющий родителям и врачам получить максимально полную информацию о здоровье еще нерожденного малыша. В нашей стране согласно приказу Минздрава РФ № 572н обязательным в период беременности является плановое трехразовое обследование. Отметим, что слово «скрининг» означает отбор, это значит, пройти его должны все женщины, и в определенный срок беременности. Подробности объясняет заведующая отделением лучевой и функциональной диагностики Олеся Стрельникова.
1-й скрининг. В зоне внимания – оценка анатомических структур и риск развития хромосомных заболеваний
Исследование, включающее в себя два медицинских теста (УЗИ и анализ крови), проводится в период с 10 до 13,6 недель беременности. В это время копчико-теменной размер (КТР) малыша составляет 45-84 мм. Если его размер меньше, многие подлежащие исследованию показатели не поддадутся определению, если больше, станут не информативны.
Если его размер меньше, многие подлежащие исследованию показатели не поддадутся определению, если больше, станут не информативны.
В ходе первого УЗИ-исследования врач оценивает развитие анатомических структур плода. Анатомия малышей, у которых, вероятно, есть хромосомное заболевание, часто (но не всегда) отличается от анатомии здоровых плодов. Потенциальные отклонения от нормального развития мы определяем по специальным ультразвуковым маркерам и выделяем этих малышей в группу высокого риска по хромосомным заболеваниям.
Первый скрининг не ограничивается только УЗИ-исследованием. Мы забираем у женщины венозную кровь на исследование двух специфических гормонов: PAPP-A (плазменный протеин А) и ХГЧ (хорионический гонадотропин человека), вырабатываемые хориальной тканью плодного яйца с ранних сроков беременности. Уровни этих гормонов в сыворотке крови у мам здоровых малышей и у мам, вынашивающих малышей с вероятными отклонениями, также отличаются. Так, низкий уровень PAPP-A может быть признаком таких хромосомных заболеваний, как синдром Дауна или синдром Эдвардса.
В центре «ДАР» расчет индивидуальных рисков хромосомной патологии плода в первом триместре проводится в программе «Astraia», которая была разработана Фондом медицины плода (The Fetal Medicine Foundation) в Лондоне группой всемирно известных специалистов в области гинекологии и пренатальной диагностики. На сегодняшний день данная система используется во всем мире и в первом триместре беременности признана самой информативной: ее точность составляет 95%. В программе Astraia работают доктора-эксперты, каждый год подтверждающие свою компетентность.
На каждую пациентку в программе заводится индивидуальная карточка, в которую вносятся параметры УЗИ и уровни сывороточных маркёров, учитываются обозначенные выше показатели (рост, вес и пр.). На основании внесенных данных «Astraia» автоматически рассчитывает риск хромосомных заболеваний.
Таким образом, во время первого скрининга (который признан наиболее важным) оценивается развитие анатомических структур плода и вероятный риск хромосомных заболеваний, связанных с изменением числа или структуры хромосом. Обследование на наличие наследственных заболеваний, связанных с поломкой генов в хромосомах, проводят после рождения малыша, во время неонатального скрининга, так называемого «пяточного теста». В Алтайском крае неонатальный скрининг проводится на 5 наследственных заболеваний, которые невозможно диагностировать во время беременности: врожденные гипотиреоз и адреногенитальный синдром, муковисцидоз, фенилкетонурию и галактоземию.
В 2019 году первый скрининг в центре «ДАР» прошли 19132 женщины. Из них в группу высокого риска по хромосомным заболеваниям были отобраны 580 беременных женщин. Им было предложено пройти более детальное обследование для подтверждения диагноза – инвазивный пренатальный тест. Суть метода в заборе материала плода (ворсины плаценты или пуповинной крови) и подсчете количества хромосом. Диагнозы подтвердились у 68. В таких случаях перинатальный консилиум врачей предлагает женщине прервать беременность, поскольку дети, рожденные с хромосомными заболеваниями, помимо анатомических дефектов и нарушения жизненно важных функций имеют снижение интеллекта и не могут полноценно адаптироваться в обществе. Но выбор – вынашивать беременность или прервать – всегда остается за женщиной и ее семьей.
Суть метода в заборе материала плода (ворсины плаценты или пуповинной крови) и подсчете количества хромосом. Диагнозы подтвердились у 68. В таких случаях перинатальный консилиум врачей предлагает женщине прервать беременность, поскольку дети, рожденные с хромосомными заболеваниями, помимо анатомических дефектов и нарушения жизненно важных функций имеют снижение интеллекта и не могут полноценно адаптироваться в обществе. Но выбор – вынашивать беременность или прервать – всегда остается за женщиной и ее семьей.
2-й скрининг. В зоне внимания – развитие анатомических структур и внутренних органов
Исследование проводится в период с 18 по 21,6 недель беременности. Такие сроки также имеют обоснование. Дело в том, что к 22 неделям беременности плод достигает массы 500 г, и по законодательству РФ дети, достигшие такой массы, становятся гражданами РФ и получают права, которыми обладают уже рожденные дети. И если малыши появятся на свет на сроке 22 недели и более, им необходимо оказывать реанимационные мероприятия и выхаживать новорожденных. Именно по этой причине вопрос о вынашивании беременности (если выявлены грубые нарушения развития плода) нужно решить до срока 22 недель, если других вариантов изменить ситуацию не существует.
Именно по этой причине вопрос о вынашивании беременности (если выявлены грубые нарушения развития плода) нужно решить до срока 22 недель, если других вариантов изменить ситуацию не существует.
В задачи ультразвукового исследования второго скрининга входит изучение не только фотометрических параметров, но и анатомических характеристик жизненно важных органов. Малыш уже достаточно подрос для того, чтобы более чётко оценить развитие его анатомических структур. Так, например, сердце стало больше: если в первом триместре его поперечник составляет всего 6-8 мм, то во втором триместре уже 18-22. При таких размерах легче детально оценить анатомию сердца, выявить грубые врожденные пороки развития. То же касается и других органов и систем.
Согласно приказу № 572-н второй скрининг – это только УЗИ-обследование. Однако в Алтайском крае, в частности в центре «ДАР», врачи во время второго скрининга проводят фетальную эхокардиографию – углубленное исследование сердца. В России это необязательное исследование, но поскольку врожденные пороки сердца среди аномалий развития стоят на первом месте, в центре решено, что его должны исследовать сразу два врача.
В России это необязательное исследование, но поскольку врожденные пороки сердца среди аномалий развития стоят на первом месте, в центре решено, что его должны исследовать сразу два врача.
Так, в 2019 году второй скрининг в центре «ДАР» прошли 17 тысяч женщин. Было выявлено 599 врожденных пороков развития, из них пороков сердца – 162 (27% от общего числа выявленных врожденных пороков развития). Среди них были как множественные, очень тяжелые, так и поддающиеся коррекции после рождения.
Биохимическое исследование сыворотки крови второго триместра назначает врач-генетик при неудовлетворительных показателях первого скрининга или его отсутствии, однако этот тест (называемый «Priska») несет меньшую диагностическую ценность (не более 75%) в отличие от теста первого триместра по программе «Astraia». Но каждая женщина может провести полный скрининг по желанию, включая и инвазивную пренатальную диагностику.
3-й скрининг. В зоне внимания – исключение поздно манифестирующих врожденных пороков развития плода
Третий скрининг проводится в период с 30 по 33,6 недель беременности.
Есть ряд врожденных пороков развития, которые принято называть поздно манифестирующими. Это те заболевания плода, которые проявляются только после 28 недели беременности, и соответственно, могут визуализироваться на УЗИ только в 3 триместре. Это могут быть, например, пороки развития опорно-двигательной и мочевыделительной систем (тот же гидронефроз или скелетные аномалии проявляются себя только в 3 триместре). Некоторые поздно манифестирующие пороки развития обусловлены заболеваниями, которые мама перенесла во время беременности. Так, клапанные пороки сердца могут развиться после перенесенного будущей мамой ОРВИ, но уже после успешно пройденных первого и второго скринингов.
Также во время всех УЗИ-скринингов мы оцениваем расположение и степень зрелости плаценты, измеряем амниотический индекс (исследование количества околоплодных вод). Еще одна составляющая скринингов – допплеровское исследование сосудов. Допплерография включена в рутинное скрининговое исследование, поскольку хорошо отображает состояние маточно-плацентарного и плодово-плацентарного кровотоков и позволяет выявить различные степени нарушения кровообращения.
Кроме этого, последний скрининг позволяет выявить задержку роста плода и помогает врачу акушеру-гинекологу вовремя принять все необходимые меры для успешного завершения беременности.
В центре «ДАР» третий скрининг проходят только беременные женщины, которые находятся в группе высокого риска по развитию врожденных пороков развития плода или по развитию тяжелых акушерских осложнений.
В заключении отметим, что только успешное сотрудничество с врачом приведёт вас к долгожданному, благополучному завершению беременности.
| Период или пробег (В зависимости от того, что наступит раньше) | ||||||||||||
Объект обслуживания
| Номер ТО | №1 | №2 | №3 | №4 | №5 | №6 | №7 | №8 | №9 | №10 | №11 |
| Период (мес) | 6 | 12 | 24 | 36 | 48 | 60 | 72 | 84 | 96 | 108 | 120 | |
| 1 000 x км | 5 | 10 | 20 | 30 | 40 | 50 | 60 | 70 | 80 | 90 | 100 | |
| Ремни приводов | П | П | П | П | П | П | П | П | П | П | П | |
| Ремень привода ГРМ (двигатель 4D20) | Замена каждые 80 000 км. | |||||||||||
| Моторное масло | З | З | З | З | З | З | З | З | З | З | З | |
| Масляный фильтр | З | З | З | З | З | З | З | З | З | З | З | |
| Топливный фильтр | П | П | З | П | З | П | З | П | З | П | З | |
| Топливный фильтр тонкой очистки (дизельный двигатель) | П | П | З | П | З | П | З | П | З | П | З | |
| Топливный фильтр грубой очистки (дизельный двигатель) | З | З | З | З | З | З | З | З | З | З | З | |
| Трансмиссионное масло для ручной коробки передач и раздаточной коробки | З | П | П | П | П | З | П | П | П | П | З | |
| Трансмиссионное масло для автоматической коробки передач | П | П | П | П | П | П | П | П | П | З | П | |
| Трансмиссионное масло для главной передачи заднего моста | З | П | П | З | П | П | З | П | П | З | П | |
| Охлаждающая жидкость | Замена 1 раз в 2 года или через каждые 40 000 км, в зависимости от того, что наступит ранее. | |||||||||||
| Тормозная жидкость | Замена 1 раз в 2 года или через каждые 40 000 км, в зависимости от того, что наступит ранее. | |||||||||||
| Масло для гидроусилителя руля | П | З | Замена 1 раз в 2 года или через каждые 30 000 км, в зависимости от того, что наступит ранее. | |||||||||
| Свечи зажигания | П | П | П | З | П | П | З | П | П | З | П | |
| Воздушный фильтр | П | П | З | П | З | П | З | П | З | П | З | |
| Фильтрующие элементы кондиционера | П | П | З | П | З | П | З | П | З | П | З | |
| Прокладка сливного болта масляного поддона (двигатель 4G15B) | З | З | З | З | З | З | З | З | З | З | З | |
| Тормозные колодки, диски и барабаны | П | П | П | П | П | П | П | П | П | П | П | |
| Осветительные приборы | П | П | П | П | П | П | П | П | П | П | П | |
| Защитные чехлы валов привода колес | П | П | П | П | П | П | П | П | П | П | П | |
| Детали подвески (включая пыльники), шаровые опоры | П | П | П | П | П | П | П | П | П | П | П | |
| Колеса и шины, давление и износ, момент затяжки колесных гаек | П | П | П | П | П | П | П | П | П | П | П | |
| Рычаг стояночного тормоза, рабочий ход | П | П | П | П | П | П | П | П | П | П | П | |
| Прочистка дроссельной заслонки* | Oчистка раз в год или через каждые 20 000 км, в зависимости от того, что наступит ранее. | |||||||||||
| Прочистка интеркулера и патрубков* | Oчистка раз в год или через каждые 20 000 км, в зависимости от того, что наступит ранее. | |||||||||||
Мигрень при беременности: что делать
Мигрень – это доброкачественное заболевание, оно не влияет на течение беременности и развитие плода. Вместе с тем, мигрень и беременность – это сочетание, которое требует ответственного отношения. Особенно при частых мигренях (более 2 раз в неделю) и мигрени с аурой, так как:
препаратов, разрешенных к применению, мало,
а подход к лечению и профилактике мигрени в этот период крайне индивидуальный: зависит от частоты, тяжести и длительности головной боли, степени влияния на жизнь.
Наш невролог Дарья Коробкова провела прямой эфир в Инстаграм-аккаунте клиники, где рассказала как связаны мигрень и беременность, почему приступы учащаются или пропадают, ответила на вопросы подписчиков.
Про мигрень в период грудного вскармливания расскажем отдельно.
Статистика клинических наблюдений мигрени при беременности выглядит так:
У 60-70% беременных женщин с мигренью приступы головной боли становятся реже, мягче, а то и вовсе проходят во втором и третьем триместрах. Связано это со стабилизацией уровня эстрогенов. К началу второго триместра он повышается в 6 раз и его колебания прекращаются.
У других женщин мигрень во время беременности либо остается без изменений, либо её течение ухудшается. Но по мере увеличения срока беременности, доля таких женщин постепенно снижается:
в первом триместре ухудшение наблюдали у 18% женщин с мигренью,
втором уже у 12%,
а в 3-м у 9%.
Если в конце первого триместра частота и интенсивность приступов сохраняются, то наиболее вероятно, что мигрень будет беспокоить женщину весь период беременности и после родов тоже.
Как управлять мигренью во время беременности?
Здесь главное научиться контролировать приступы и, при необходимости, обратиться за помощью к врачу.
Придерживайтесь рекомендаций по образу жизни:
высыпайтесь;
пейте достаточное количество жидкости;
питайтесь дробно и без длительных перерывов;
отдыхайте;
избегайте стрессовых ситуаций. Это один из главных провокаторов мигрени. Здесь вам в помощь психотерапия, релаксация и стресс-менеджмент.
Ведите дневник головной боли. Это поможет вам взять контроль над провокаторами приступов мигрени.
Да-да, соблюдения этих простых рекомендаций порой достаточно, чтобы сделать приступы реже! Беременность – это особое состояние женщины. Если в другие периоды жизни мы не так серьезно относимся к подобным рекомендациям, то в данной ситуации стоит попробовать поменять философию жизни и отношение к себе =)
Как снять приступ?
Отдавайте предпочтение нелекарственным методам.
 Иногда, чтобы снять приступ достаточно устранить неблагоприятный фактор:
Иногда, чтобы снять приступ достаточно устранить неблагоприятный фактор:
от тошноты может помочь сухое печенье, имбирь или яблочное пюре;
от обезвоживания – разведенный сок или другая жидкость;
сон, прогулка или дыхательная гимнастика тоже могут помочь справиться;
можно использовать прибор Цефали, который с помощью электрических импульсов снимает или облегчает головную боль.
Если приступы тяжелые, мешают вашей жизни, то под контролем специалиста, можно прибегнуть к лекарственной терапии.
Самым безопасным считается ПАРАЦЕТАМОЛ, его можно принимать на протяжении всей беременности.
У всех остальных препаратов есть нюансы. Например:
ибупрофен можно принимать во втором триместре, а в первом триместре лучше ограничить, в третьем же триместре препарат противопоказан к применению;
аспирин запрещен в 3 триместре и нежелателен к приему в первых двух, так как могут вызвать крайне нежелательные последствия;
категорически нельзя применять эрготамин и опиоидные анальгетики;
триптаны официально не разрешены к использованию во время беременности, так как контролируемых исследований не проводилось.
 Однако клинические наблюдения за женщинами по всему миру, принимавшими их самостоятельно, не продемонстрировали неблагоприятных последствий на плод. Подробнее этот вопрос мы рассмотрели в эфире.
Однако клинические наблюдения за женщинами по всему миру, принимавшими их самостоятельно, не продемонстрировали неблагоприятных последствий на плод. Подробнее этот вопрос мы рассмотрели в эфире.
!Кроме парацетамола мы не рекомендуем применять какой-либо препарат без назначения врача.
Когда стоит обратиться к врачу:
мигрень возникла впервые во время беременности;
если приступы мигрени резко стали чаще и сильнее;
если аура стала длительнее или появилась впервые;
если головная боль быстро нарастает и имеет необычный характер;
если во время головной боли повысилось давление.
Подписывайтесь на наш Инстаграм, чтобы читать свежие материалы о диагностике и лечении головной боли!
УЗИ скрининг первого триместра (1 скрининг) в Нижнем Новгороде в клинике Тонус, скрининг 12 недель
Скрининг первого триместра (скрининг 12 недель, 1 скрининг) – это комплексное исследование беременной женщины, проводимое в период 10-13 недель беременности, позволяющее определить наличие врожденной патологии плода. Во время проведения первого скрининга происходит обнаружение патологии будущего ребенка и разрабатывается тактика дальнейшего ведения беременности. Самое оптимальное время прохождения 1 скрининга – 12 недель.
Во время проведения первого скрининга происходит обнаружение патологии будущего ребенка и разрабатывается тактика дальнейшего ведения беременности. Самое оптимальное время прохождения 1 скрининга – 12 недель.
Зачем нужен 1 скрининг?
Первый триместр является одним из самых важных в развитии плода. В то же самое время в этот момент развивающийся плод наиболее чувствителен к внешним факторам, которые могут вызвать ту или иную патологию. Для своевременного обнаружения порока плода и существует первый скрининг.
Скрининг первого триместра включает в себя два исследования (“двойной скрининг”):
- УЗИ скрининг 1 триместра
Используется, в основном, трансвагинальный датчик (вводимый через влагалище). УЗИ скрининг 1 триместра позволяет выявить возможные признаки внутриутробных аномалий: синдром Дауна, Патау, Эдвардса, Тернера, и др. Во время первого скрининга определяются следующие размеры плода: бипариетальный (БПР), копчико-теменной (КТР), размеры носовой кости, толщина воротниковой зоны, размеры длинных трубчатых костей (плечевой, лучевой, локтевой, бедренной). С помощью этих размеров врач может точно определить срок беременности, а также выявить возможную задержку роста плода (ЗРП).
С помощью этих размеров врач может точно определить срок беременности, а также выявить возможную задержку роста плода (ЗРП). - Биохимический скрининг 1 триместра (скрининг 12 недель)
Gредставляет собой взятие крови у женщины для определения концентрации гормонов. В 1 скрининг определяется 2 гормона: βХГЧ (хорионический гонадотропин) и протеин А, ассоциированный с беременностью (РАРР-А). В зависимости от их концентрации, возможно выявление патологии плода. Например, повышение концентрации ХГЧ во время проведение 1 скрининга может свидетельствовать о риске возникновения синдрома Дауна, хотя повышение этого гормона может быть и в норме (при двойне). Результаты биохимического скрининга 1 триместра расшифровывает врач акушер-гинеколог.
Подготовка к прохождению 1 скрининга:
Особой подготовки к прохождению 1 скрининга нет, но есть ряд рекомендаций, следование которым обеспечит женщине получение наиболее достоверного результата.
Рекомендовано за день до проведения первого скрининга отказаться от аллергенных продуктов в питании.
Помните, что анализ крови сдается натощак (или хотя бы не есть за 4 часа до сдачи анализа).
Также есть несколько факторов, влияющих на результат 1 скрининга (в особенности на концентрацию гормонов), это: ЭКО, двойня, сахарный диабет, проведенный ранее амниоцентез, и, особенно важно – психологическое состояние беременной. Не нужно бояться 1 скрининга.
Что делают на первом ТО ГБО
Первый раз после установки в сервис заезжают, когда машина прошла 1–1,5 тыс. км. Это так называемое «нулевое» ТО. Цель – выявить ошибки монтажа или заводской брак оборудования. Статистика показывает, что 99% скрытых дефектов проявляются именно в этот период. Услуга для клиента бесплатная, но обязательная: мастер проводит ревизию соединений, проверяет настройки и реагирует на жалобы водителя, если таковые имеются. В дальнейшем межсервисный интервал составляет 10 тыс. км пробега. К уже названным сервисным операциям добавляются замена или чистка фильтров паровой и жидкой фаз.
Впервые серьезное вмешательство потребуется ближе к 100 000 км пробега – меняются ремкомлекты редуктора-испарителя и газовых форсунок, если они разборные. К слову, бюджетные форсы заявляют о себе раньше: ремкомплект тут меняют уже после 25–30 тыс. км, а полная замена узла может состояться уже на 60 тыс. км пробега. Брендовые газовые форсунки ходят заметно дольше, и 150–200 тыс. км – не предел.
Основные проблемы на ранних пробегахЧитайте также:
У посольстві США привітали з Днем Незалежності, заспівавши пісню українською мовою. ВІДЕО
Кроме ошибок монтажа и заводского брака, процент которых меньше единицы, проявляются неисправности, напрямую не связанные с газовой аппаратурой. Например, неустойчивая работа двигателя на газе и провалы тяги чаще указывают на проблемы с узлами и элементами системы зажигания. Автомобилисты забывают, что свечи и ВВ-провода подлежат периодической замене. Проверка модуля зажигания или катушек также не помешает, особенно у пожилых автомобилей. Обращаться к настройкам пропанового впрыска следует в последнюю очередь, и лучше делать это не самостоятельно.
Обращаться к настройкам пропанового впрыска следует в последнюю очередь, и лучше делать это не самостоятельно.
Часто возникают нюансы с редукторами-испарителями ранних поколений.
Читайте также:
Показательный случай в ресторане: как важно в нужный момент делать единственно правильный выбор
Конструкция редукторов ГБО 2-го поколения включает отстойник-накопитель для газового конденсата и заглушку для его слива. Определить, как часто нужно сливать включения, невозможно. По наблюдениям, конденсат накапливается быстрее при коротких городских пробегах, когда температура охлаждающей жидкости (ОЖ) не успевает достичь рабочих показателей, а низкие обороты двигателя не дают прогнать через редуктор-испаритель большое количество пропана. Тот же эффект наблюдается при низком уровне ОЖ в бачке или неправильном месте врезки в систему охлаждения, из-за чего корпус редуктора постоянно не догревается.
Если продолжать говорить о ранних генерациях ГБО, то отметим сбой настроек подачи газа с наступлением холодов. Регулировки осуществляются вручную, но если нет навыка настройки редуктора, то лучше обратиться к мастеру в рамках подготовки авто к зиме. С оборудованием 4-го поколения подобное не случается, потому что там все настройки электронные. А установки LPI/LPdi (жидкий впрыск пропан-бутана) и вовсе не требуют ТО: ресурс элементов аппаратуры рассчитан на весь срок службы автомобиля, но основные узлы не подлежат ремонту и в случае неисправности требуют замены.
Регулировки осуществляются вручную, но если нет навыка настройки редуктора, то лучше обратиться к мастеру в рамках подготовки авто к зиме. С оборудованием 4-го поколения подобное не случается, потому что там все настройки электронные. А установки LPI/LPdi (жидкий впрыск пропан-бутана) и вовсе не требуют ТО: ресурс элементов аппаратуры рассчитан на весь срок службы автомобиля, но основные узлы не подлежат ремонту и в случае неисправности требуют замены.
Срок беременности | Анализы | События (постановка на учет, врачебные осмотры, график посещения врачей) |
До 12 недель | Ранняя постановка на учет в женскую консультацию Прием препаратов: фолиевая кислота весь I триместр не более 400 мкг/сутки; калия йодид 200-250 мкг/сутки (при отсутствии заболеваний щитовидной железы) | |
При первой явке | Врач акушер-гинеколог собирает анамнез, проводит общее физикальное обследование органов дыхания, кровообращения, пищеварения, мочевыводящей системы, молочных желез, антропометрию (измерение роста, массы тела, определение индекса массы тела), измерение размеров таза, осмотр шейки матки в зеркалах, бимануальное влагалищное исследование | |
Не позднее 7-10 дней после первичного обращения в женскую консультацию | Осмотры и консультации: — врача-терапевта; — врача-стоматолога; — врача-отоларинголога; — врача-офтальмолога; — других врачей-специалистов – по показаниям, с учетом сопутствующей патологии | |
В первом триместре (до 13 недель) (и при первой явке) | 1. 2. Анализ крови биохимический (общий белок, мочевина, креатинин, общий билирубин, прямой билирубин, аланин-трансаминаза (далее – АЛТ), аспартат-трансаминаза (далее – АСТ), глюкоза, общий холестерин. 3. Коагулограмма – количество тромбоцитов, время свертывания, время кровотечения, агрегация тромбоцитов, активированное частичное тромбопластиновое время (далее – АЧТВ), фибриноген, oпределение протромбинового (тромбопластинового) времени. 4. Определение антител классов M, G (IgM, IgG) к вирусу краснухи в крови, к вирусу простого герпеса (ВПГ), к цитомегаловирусу (ЦМВ), определение антител к токсоплазме в крови. 5. Общий анализ мочи. 6. Определение основных групп крови (А, В, 0) и резус-принадлежности. У резус-отрицательных женщин: а) обследование отца ребенка на групповую и резус- принадлежность. 7. Определение антител к бледной трепонеме (Treponema pallidum) в крови, определение антител классов M, G к вирусу иммунодефицита человека ВИЧ-1 и ВИЧ-2 в крови, определение антител классов M, G к антигену вирусного гепатита B и вирусному гепатиту С в крови. 8.Микроскопическое исследование отделяемого женских половых органов на гонококк, микроскопическое исследование влагалищного отделяемого на грибы рода кандида. 9. ПЦР хламидийной инфекции, ПЦР гонококковой инфекции, ПЦР микоплазменной инфекции, ПЦР трихомониаза. | Посещение врача-акушера-гинеколога каждые 3-4 недели (при физиологическом течении беременности). Электрокардиография (далее – ЭКГ) по назначению врача-терапевта (врача-кардиолога). До 13 недель беременности принимаются: — фолиевая кислота не более 400 мкг/сутки; — калия йодид 200-250 мкг/сутки (при отсутствии заболеваний щитовидной железы) |
1 раз в месяц (до 28 нед) | Анализ крови на резус-антитела (у резус-отрицательных женщин при резус- положительной принадлежности отца ребенка) | |
11-14 нед | Биохимический скрининг уровней сывороточных маркеров: — связанный с беременностью плазменный протеин А (РАРР-А), — свободная бета-субъединица хорионического гонадотропина (далее – бета-ХГ) | В кабинете пренатальной диагностики проводится ультразвуковое исследование (далее – УЗИ) органов малого таза. По результатам комплексной пренатальной диагностики выдаётся заключение врача-генетика. |
После 14 нед – однократно | Посев средней порции мочи | Для исключения бессимптомной бактериурии (наличие колоний бактерий более 105 в 1 мл средней порции мочи, определяемое культуральным методом без клинических симптомов) всем беременным женщинам. |
Во втором триместре (14-26 нед) | Общий (клинический) анализ крови и мочи. | Посещение врача-акушера-гинеколога каждые 2-3 недели (при физиологическом течении беременности). При каждом посещении врача женской консультации – определение окружности живота, высоты дна матки (далее – ВДМ), тонуса матки, пальпация плода, аускультация плода с помощью стетоскопа. Калия йодид 200-250 мкг/сутки |
1 раз в месяц (до 28 нед) | Кровь на резус-антитела (у резус-отрицательных женщин при резус-положительной принадлежности отца ребенка) | |
16-18 нед | Анализ крови на эстриол, альфа-фетопротеин, бета-ХГ | Только при поздней явке, если не проводился биохимический скрининг уровней сывороточных маркеров в 11-14 недель |
18-21 нед | В женской консультации проводится второе скрининговое УЗИ плода | |
В третьем триместре (27-40 нед) | 1. 2. Анализ крови биохимический (общий белок, мочевина, креатинин, общий билирубин, прямой билирубин, аланин-трансаминаза (далее – АЛТ), аспартат-трансаминаза (далее – АСТ), глюкоза, общий холестерин). 3. Коагулограмма – количество тромбоцитов, время свертывания, время кровотечения, агрегация тромбоцитов, активированное частичное тромбопластиновое время (далее – АЧТВ), фибриноген, oпределение протромбинового (тромбопластинового) времени. 4. Определение антител классов M, G (IgM, IgG) к вирусу краснухи в крови, определение антител к токсоплазме в крови. 5. Общий анализ мочи. 6. Определение антител к бледной трепонеме (Treponema pallidum) в крови, определение антител классов M, G к вирусу иммунодефицита человека ВИЧ-1 и ВИЧ-2 в крови, определение антител классов M, G к антигену вирусного гепатита B и вирусному гепатиту С в крови. 7.Микроскопическое исследование отделяемого женских половых органов на гонококк, микроскопическое исследование влагалищного отделяемого на грибы рода кандида. | Посещение врача-акушера-гинеколога каждые 2 недели, после 36 недель – еженедельно (при физиологическом течении беременности). При каждом посещении врача женской консультации – определение окружности живота, ВДМ, тонуса матки, пальпация плода, аускультация плода с помощью стетоскопа. Калия йодид 200-250 мкг/сутки |
24-28 недель | Пероральный глюкозо-толерантный тест (ПГТТ) | |
28-30нед | У резус-отрицательных женщин при резус-положительной крови отца ребенка и отсутствии резус-антител в крови матери | Введение иммуноглобулина человека антирезус RHO[D] |
30 недель | Выдается листок нетрудоспособности на отпуск по беременности и родам | |
30-34 нед | Третье скрининговое УЗИ плода с допплерометрией в женской консультации. — врача-терапевта; — врача-стоматолога. | |
После 32 нед | При каждом посещении врача женской консультации помимо определения окружности живота, высоты дна матки (далее – ВДМ), тонуса матки, определяют положение плода, предлежащую часть, врач проводит аускультацию плода с помощью стетоскопа. | |
После 33 нед | Проводится кардиотокография (далее – КТГ) плода | |
На протяжении беременности | В женских консультациях функционируют школы беременных, которые посещают будущие мамы вместе с папами. В процессе обучения происходит ознакомление с изменениями в организме женщины при физиологической беременности, знакомство с процессом родов, правильным поведениям в родах, основами грудного вскармливания. | |
Более 37 недель | Госпитализация с началом родовой деятельности. | |
41 неделя | Плановая госпитализация для родоразрешения | |
Не позднее 72 часов после родов | Всем женщинам с резус-отрицательной группой крови, родившим ребенка с положительной резус-принадлежностью, либо ребенка, чью резус-принадлежность определить не представляется возможным, независимо от их совместимости по системе АВ0 | Повторное введение иммуноглобулина человека антирезус RHO[D] |
Послеродовый период | 1. Раннее прикладывание к груди 2. Рекомендации по грудному вскармливанию. 3. Консультация врачей-специалистов по сопутствующему экстрагенитальному заболеванию (при наличии показаний). 4. Туалет наружных половых органов. 5. 6. Снятие наружных нерассасывающихся швов (при их наличии) на 5 сутки. 7. Ранняя выписка. | |
Ежедневно в послеродовом периоде | 1. Осмотр врача-акушера-гинеколога; 2. Осмотр и пальпация молочных желез. | |
На 3 сутки после родов | УЗИ органов малого таза | |
После родоразрешения посредством кесарева сечения | 1. Общий анализ крови, общий анализ мочи. 2. Биохимия крови (по показаниям). | УЗИ органов малого таза |
15 советов о том, чего не стоит делать на первом свидании
Первое свидание позволяет вам понять, хотите ли вы дальше общаться с этим человеком. Будущие отношения выстроятся в зависимости от того, как пройдет эта встреча. Но отношений может и не быть вовсе, если вы не понравились друг другу. TengriMIX расскажет, какие ошибки не стоит допускать, чтобы первое свидание переросло во второе.
Но отношений может и не быть вовсе, если вы не понравились друг другу. TengriMIX расскажет, какие ошибки не стоит допускать, чтобы первое свидание переросло во второе.
Пользователь Reddit спросил у участников портала, чего не нужно делать на первом свидании. Обсуждение набрало более трех тысяч ответов, в которых пользователи поделились своими советами и историями неудачных первых свиданий. Представляем вашему вниманию 15 самых популярных ответов.
«Не перебивайте. Дайте человеку договорить и выслушайте его. Избегайте серьезных тем на первом свидании. Вы пытаетесь узнать друг друга, а не затевать спор. Политика, религия и тема бывших могут быть отложены для других встреч».
«Не отвлекайтесь на телефон все время. Переключите его на режим вибрации и не заглядывайте в него, кроме как когда идете в уборную. Я ушел, потому что она постоянно отвечала на сообщения».
«Не говорите только о своих прошлых отношениях».
«Не приходите пьяным. Как-то я наблюдал за такой встречей, работая администратором в ресторане. Парень явно был пьян. Его спутница вела себя вежливо, но явно чувствовала себя неловко. Официант это понял, и, когда она встала, чтобы «пойти в уборную», он проводил ее до нашего служебного лифта, чтобы она ушла. Примерно через 15 минут официант сообщил парню, что его спутница ушла. Парень казался удивленным, затем немного расстроенным, наконец признался, что это случилось с ним во второй раз на этой неделе. В конце концов мне стало немного грустно за него, ведь бороться с зависимостью очень непросто».
Парень явно был пьян. Его спутница вела себя вежливо, но явно чувствовала себя неловко. Официант это понял, и, когда она встала, чтобы «пойти в уборную», он проводил ее до нашего служебного лифта, чтобы она ушла. Примерно через 15 минут официант сообщил парню, что его спутница ушла. Парень казался удивленным, затем немного расстроенным, наконец признался, что это случилось с ним во второй раз на этой неделе. В конце концов мне стало немного грустно за него, ведь бороться с зависимостью очень непросто».
«Не обижайтесь, если девушка не хочет, чтобы вы забирали ее/отвозили домой. Это элементарные правила безопасности. Предложи, но не настаивай».
«Не слишком старайтесь произвести впечатление. Вместо этого попытайтесь больше узнать о человеке. Заинтересованность — это привлекательно, хвастовство — нет».
«Не ходите в кино. Я думаю, что походы в кино подходят для людей уже в отношениях. Почему? Потому что, если вы пойдете в кино на первом свидании, вы просто потратите два часа на то, чтобы что-то посмотреть. У вас не будет возможности поговорить и узнать друг друга получше».
У вас не будет возможности поговорить и узнать друг друга получше».
«Не заказывайте французский луковый суп. Я не знаю, чем я думал, заказывая блюдо, которое одновременно создает беспорядок и вызывает неприятный запах изо рта. Моя жена до сих пор припоминает мне мое глупое решение заказать этот суп».
«Не вываливайте все непривлекательные вещи о вашей жизни на первом свидании. У вас будет время, чтобы узнать человека получше и быть честным, но первое свидание не для этого. Я думаю, что иногда люди поступают так, чтобы сорвать маски и проверить, примет ли их человек, но это слишком для первого свидания».
«Однажды парень взял немного еды с моей тарелки голыми руками. Он попытался мило пошутить таким образом, но это было яйцо пашот. Он схватил его руками прямо с моей тарелки. Пожалуйста, не будьте такими, как он».
«Если человек, с которым вы пошли на первое свидание, разведен, то не спрашивайте об этом. Это не самая веселая тема для разговора. В конце концов вам об этом расскажут, если будут еще встречи».
«Не назначайте ужин в качестве первого свидания. Если дела пойдут плохо, вы можете застрять в ресторане с человеком, который вам не нравится. Устройте встречу за напитком в приятном месте, рядом с каким-нибудь парком, куда вы можете пройтись пешком, если захотите, чтобы первое свидание длилось дольше. Выберите место, где вы сможете взаимодействовать друг с другом».
«Не опаздывайте. Я знаю, что это звучит по-стариковски, и я не особо забочусь о пунктуальности в другом контексте. Однако на первом свидании каждую минуту ожидания я задаюсь вопросом, не обманули ли меня».
«Не пытайтесь завоевать интерес человека. Если вы не нравитесь, то вы не нравитесь. Попытка навязать себя на первом свидании не приведет к успеху».
«Не тратьте много денег. Необязательно тратиться, чтобы сделать первое свидание особенным».
Когда и зачем делать УЗИ во время беременности
Знайте, чего ожидать в 18-20 недель.

УЗИ в течение 18–20 недель часто называют «анатомическим сканированием». «В то время органы уже полностью сформированы», — сказал д-р Билардо. Медицинские работники проверяют наличие пороков сердца, проверяют наличие всех органов и подсчитывают количество пальцев рук и ног. Они также следят за ростом ребенка.
«В то время органы уже полностью сформированы», — сказал д-р Билардо.
Ваш врач может сказать вам вероятный биологический пол ребенка на УЗИ 18–20 недель, если вы хотите знать. Если вы не хотите знать, сообщите об этом специалисту по УЗИ или гинекологу до УЗИ.
На УЗИ 18–20 недель ваш врач также проверит положение плаценты. Если плацента находится низко в матке, покрывая шейку матки, это называется предлежанием плаценты, и вам потребуется позднее ультразвуковое исследование, чтобы увидеть, сместилась ли плацента.По словам доктора Бенацерраф, около 20 процентов пациентов в какой-то момент имеют «низкорасположенную плаценту», но менее 1 процента в конечном итоге так поступают в конце . Если плацента не перемещается и остается на шейке матки по мере приближения срока родов, вам, вероятно, потребуется кесарево сечение, потому что доставка через шейку матки затруднена, если плацента мешает.
Если плацента не перемещается и остается на шейке матки по мере приближения срока родов, вам, вероятно, потребуется кесарево сечение, потому что доставка через шейку матки затруднена, если плацента мешает.
[Чего ожидать от кесарева сечения ]
Если у вас уже было кесарево сечение, ваш врач также проверит, могла ли плацента имплантироваться в рубец матки после операции. — состояние, называемое приращением плаценты, при котором может потребоваться повторное кесарево сечение.Если на 18-20-недельном ультразвуковом исследовании появляется плацента на рубце, у вас не обязательно приросшая плацента, потому что это трудно определить с помощью визуализации. Ваш врач, скорее всего, назначит дополнительное ультразвуковое исследование, чтобы исключить или подтвердить приросшую плаценту на более поздних сроках беременности.
Поймите, что вам может потребоваться больше ультразвуковых исследований.
Будущим родителям по многим причинам может потребоваться пренатальное УЗИ помимо двух стандартных. При кровотечении или спазмах на ранних сроках беременности необходимо сделать УЗИ, оба доктора.- сказали Копель и Бенасерраф. Раннее УЗИ может подтвердить, что беременность протекает в матке, а не внематочной. Внематочная беременность имплантируется вне матки, и ее необходимо удалить или растворить, поскольку это опасно для матери и нежизнеспособно.
При кровотечении или спазмах на ранних сроках беременности необходимо сделать УЗИ, оба доктора.- сказали Копель и Бенасерраф. Раннее УЗИ может подтвердить, что беременность протекает в матке, а не внематочной. Внематочная беременность имплантируется вне матки, и ее необходимо удалить или растворить, поскольку это опасно для матери и нежизнеспособно.
На более поздних сроках беременности может потребоваться УЗИ, чтобы контролировать размер ребенка, если существует риск слишком большого или слишком малого роста, например, в некоторых случаях гестационного диабета или преэклампсии (высокого кровяного давления во время беременности).Если у вас в анамнезе есть преждевременные роды, трансвагинальное УЗИ можно использовать на более поздних сроках беременности, чтобы измерить длину шейки матки и выявить ранние признаки того, что у вас могут начаться преждевременные роды.
Если вы ждете близнецов, вам, вероятно, сделают больше УЗИ, чтобы проверить их рост. В случае однояйцевых близнецов с общей плацентой, по словам доктора Билардо, беременная женщина будет проходить УЗИ каждые две недели в течение 16-28 недель, чтобы следить за ростом ребенка и следить за тем, чтобы один из них не забирал слишком большую часть тела. ресурсы из их общей плаценты.Это состояние называется синдромом переливания крови между близнецами и поддается лечению либо ранними родами, либо лазерной обработкой кровеносных сосудов в плаценте .
ресурсы из их общей плаценты.Это состояние называется синдромом переливания крови между близнецами и поддается лечению либо ранними родами, либо лазерной обработкой кровеносных сосудов в плаценте .
Когда волноваться
Если вы чего-то не понимаете, всегда нормально. спросить вашего поставщика медицинских услуг, что это означает, какие у вас есть варианты или почему он или она рекомендует конкретное последующее наблюдение.
Ждать результатов тестов сложно, и накал эмоций — это нормально. Ищите поддержки у людей, которым вы доверяете в уважении и непредвзятости — возможно, у других будущих родителей, близких друзей или членов семьи.
Это нормально — расстраиваться или беспокоиться, если результаты анализов показывают, что у вашего ребенка повышенный риск чего-либо. Найдите или попросите своего поставщика медицинских услуг связать вас с людьми, которые были в такой же ситуации.
Если ваш поставщик медицинских услуг не может объяснить результаты понятным вам образом, вы можете запросить второе мнение.

[Вакцины, которые вам нужны во время беременности ]
Анна Новогродски — научный журналист и мама из Бостона.
УЗИ при беременности: когда вы получите первое УЗИ?
Что такое ультразвук?
Ультразвуковая технология использует звуковые волны для создания визуального изображения (сонограммы) вашего ребенка, плаценты и матки во время беременности. Это дает вашему лечащему врачу ценную информацию о вашей беременности и здоровье вашего ребенка.
Во время ультразвукового исследования техник (сонографист) использует портативный инструмент, называемый преобразователем, для передачи звуковых волн через матку. Эти волны отражаются от внутренней части вашего тела и вашего ребенка, а компьютер преобразует эхом звуки в видеоизображения, которые показывают форму, размер, положение и движения вашего ребенка.
Когда вам сделают первое УЗИ?
Все больше и больше врачей имеют в своем кабинете ультразвуковое оборудование и делают УЗИ своим пациентам в течение первого триместра — уже через 6-10 недель. Когда вы звоните своему врачу, чтобы назначить первую дородовую встречу, спросите, будете ли вы проходить УЗИ. Ваш врач может попросить вас пройти УЗИ на ранней стадии, если у вас были осложнения во время беременности, такие как выкидыш или внематочная беременность.
Когда вы звоните своему врачу, чтобы назначить первую дородовую встречу, спросите, будете ли вы проходить УЗИ. Ваш врач может попросить вас пройти УЗИ на ранней стадии, если у вас были осложнения во время беременности, такие как выкидыш или внематочная беременность.
На ранних сроках беременности вам может быть проведено трансвагинальное ультразвуковое исследование, при котором используется датчик в форме палочки, который вводится во влагалище. Трансвагинальное УЗИ может обеспечить более качественные изображения на ранних сроках беременности по сравнению с трансабдоминальным УЗИ (при котором датчик используется на внешней стороне живота).
Трансвагинальное ультразвуковое исследование также упрощает диагностику проблем беременности на ранних сроках, таких как выкидыш, моляр или внематочная беременность.
Не все женщины проходят УЗИ в первом триместре.Стандартным является проведение только одного УЗИ во время беременности — трансабдоминальное УЗИ в середине беременности между 18 и 22 неделями. Иногда это называют анатомическим ультразвуком, потому что он оценивает анатомию вашего ребенка. Вы также можете узнать пол своего ребенка на УЗИ в середине беременности, если хотите (и если вы еще не выяснили его с помощью НИПТ или другого пренатального теста).
Иногда это называют анатомическим ультразвуком, потому что он оценивает анатомию вашего ребенка. Вы также можете узнать пол своего ребенка на УЗИ в середине беременности, если хотите (и если вы еще не выяснили его с помощью НИПТ или другого пренатального теста).
Что происходит во время УЗИ при беременности?
Во время трансвагинального УЗИ:
- Вы опорожните мочевой пузырь и разденетесь ниже пояса (или наденете медицинский халат).
- Вы лягте на спину, положив ступни на стремена (как при обследовании органов малого таза).
- Сонограф введет датчик в форме палочки во влагалище. Датчик покрыт латексной оболочкой и смазан. Давление палочки может вызывать дискомфорт, но не должно вызывать боли.
- Преобразователь передает звуковые волны, а компьютер преобразует полученные эхо-сигналы в изображения на видеомониторе, заставляя вашего ребенка появляться на экране перед вашими глазами.Кость белая, жидкость черная, а органы мягких тканей имеют оттенки серого.

- Сонограф записывает относящуюся к делу информацию и делает снимки или видео, чтобы ваш провайдер мог их интерпретировать. Если хотите, можете наблюдать за процессом на экране. Ваш провайдер обсудит с вами результаты.
Во время трансабдоминального УЗИ:
- Вы будете лежать на спине на столе для осмотра с обнаженным животом. (Примечание: приходите с полным мочевым пузырем. Это помогает выдвинуть матку вверх из таза и делает изображения более четкими.)
- Ассистент наложит гель на ваш живот, чтобы звуковые волны распространялись легче.
- Сонографист перемещает датчик (портативное устройство размером с кусок мыла) вперед и назад по вашему животу. Преобразователь передает звуковые волны, а компьютер преобразует полученные эхо в изображения на видеомониторе, заставляя вашего ребенка появляться на экране у вас на глазах. Кость белая, жидкость черная, а органы мягких тканей имеют оттенки серого.
- Сонографист запишет измерения вашего ребенка и сделает фотоснимки или видео, чтобы ваш врач мог их интерпретировать.
 Если хотите, можете наблюдать за процессом на экране. Ваш провайдер обсудит с вами результаты. Спросите, можно ли забрать домой фотографии, распечатанные или на диске.
Если хотите, можете наблюдать за процессом на экране. Ваш провайдер обсудит с вами результаты. Спросите, можно ли забрать домой фотографии, распечатанные или на диске.
Зачем мне УЗИ при беременности?
Ультразвук позволяет вашему провайдеру проверять здоровье и развитие вашего ребенка, следить за вашей беременностью и искать любые физические отклонения.
Ультразвук в первом триместре:
Если у вас есть УЗИ в первом триместре, обычно еще слишком рано, чтобы внимательно осмотреть органы и конечности вашего плода. Но ваш поставщик медицинских услуг может:
- Подтвердить, что беременность наступила в матке (не внематочная беременность)
- Подтвердить свидание. Как далеко ты продвинулся? Какой у вас срок?
- Подтвердите количество вынашиваемых младенцев (один ребенок, близнецы или дети)
- Справочный экран для определенных генетических заболеваний
- Выявите любые проблемы с плацентой, маткой или яичниками
- Подтвердите жизнеспособность, наблюдая за сердцебиением.Вы, вероятно, увидите, как бьется сердце вашего ребенка, если вы беременны как минимум на 6 неделе беременности.
УЗИ во втором триместре:
УЗИ во втором триместре (в середине беременности) позволяет вашему поставщику:
- С уверенностью сказать, вынашиваете ли вы одного ребенка или нескольких детей.
- Проверьте сердцебиение, положение и положение вашего ребенка. и движения
- Измерьте размер вашего ребенка
- Проверьте расположение плаценты
- Проверьте длину шейки матки
- Оцените количество околоплодных вод в матке
- Проверьте ребенка на наличие физических отклонений
- Попробуйте определить пол ребенка
Ультразвук в третьем триместре:
Ультразвук в третьем триместре позволяет вашему поставщику:
- Проверить рост вашего ребенка
- Проверить уровень околоплодных вод
- Проверить состояние вашего ребенка
- Узнать, может ли вам понадобиться кесарево сечение, возможно, если ваш ребенок особенно большой или находится в тазовом предлежании
- Определите причину вагинального кровотечения g, если у вас есть
Сколько времени длится УЗИ?
Ультразвук различается по длине в зависимости от цели ультразвукового исследования и от того, насколько быстро и четко изображения появляются на экране.Обычно трансвагинальное или трансабдоминальное УЗИ занимает от пяти до 20 минут.
УЗИ в середине беременности (анатомия) занимает больше времени — примерно от 20 до 45 минут — потому что сонограф внимательно изучит основные анатомические особенности вашего ребенка, включая голову, мозг, лицо, шею, грудь, сердце, позвоночник, живот, почки. , мочевой пузырь, руки, ноги и пуповину, чтобы ваш врач мог убедиться, что они развиваются должным образом.
Если у вас были тревожные результаты других ультразвуковых исследований или есть другие причины для беспокойства, сонографист проведет более тщательное сканирование (уровень II), чтобы проверить еще больше деталей тела вашего ребенка.Это может занять от 45 до 90 минут или больше.
Сколько УЗИ мне сделают во время беременности?
Вы можете пройти только одно УЗИ (УЗИ в середине беременности на сроке от 18 до 22 недель). Или вы можете пройти несколько ультразвуковых исследований, например:
Безопасны ли ультразвуковые исследования?
Да. Многочисленные крупные исследования, проведенные за последние 35 лет, не обнаружили никаких доказательств того, что ультразвук вредит развивающимся детям или что есть кумулятивный эффект от нескольких сканирований. (Ультразвук не требует излучения, в отличие от рентгеновских лучей.).
В то же время эксперты предостерегают от ненужного ультразвукового исследования, указывая на то, что, хотя на сегодняшний день нет известных отрицательных эффектов, ультразвук является формой энергии, и вполне возможно, что они влияют на развивающегося ребенка. Это может быть особенно актуально в течение первого триместра, когда эмбрион или плод более уязвимы для внешних факторов.
Некоторые центры (часто находящиеся в торговых центрах и частных офисах) продают пакеты 3D-ультразвуков и 4D-ультразвуков на память. Хотя может возникнуть соблазн получить реалистичные фотографии и видео вашего ребенка в немедицинских условиях, эксперты не рекомендуют этого делать.Нет никаких гарантий, что персонал этих клиник обучен должным образом или что оператор УЗИ будет квалифицирован, чтобы помочь вам, если у вас есть вопросы или если ваше УЗИ выявит проблему.
Что делать, если УЗИ при беременности показывает проблему?
Если есть подозрение на проблемы во время беременности или что-то не так с результатами ультразвукового исследования, вас могут направить на более подробное ультразвуковое исследование, которое интерпретирует рентгенолог или специалист по медицине матери и плода (MFM).
Часто повторный тест показывает, что подозрительное ультразвуковое исследование не является поводом для беспокойства.
В том маловероятном случае, если у вашего ребенка возникнут проблемы со здоровьем, информация, полученная с вашего ультразвукового исследования, может помочь вам и вашему поставщику услуг определить, как дать вашему ребенку наилучший возможный результат.
Например, серьезные проблемы с сердечным ритмом можно лечить с помощью лекарств, пока ребенок еще находится в утробе матери. Другие аномалии, такие как закупорка мочевыводящих путей, можно лечить хирургическим путем еще до рождения.А информация о любых врожденных дефектах может помочь вашему поставщику услуг безопасно родить ребенка и определить, в каком уходе ваш ребенок будет нуждаться сразу после рождения.
Если у вашего ребенка серьезные проблемы со здоровьем, информированность позволяет вам рассмотреть все варианты, будь то принятие трудного решения о прерывании беременности, медицинское вмешательство или подготовка к рождению ребенка, нуждающегося в особом уходе.
Есть люди, которые могут помочь вам сориентироваться в результатах интересующего УЗИ.Консультант по генетическим вопросам может помочь ответить на многие ваши вопросы и направить вас в процессе принятия решений. Многие поставщики услуг по беременности и родам из группы высокого риска могут также направить вас к социальному работнику за советом.
Подробнее:
Пренатальные тесты: обзор
12 шагов к здоровой беременности
Дородовая помощь: посещения в 1 триместре
Пренатальный уход: посещения в 1-м триместре
Беременность и дородовой уход идут рука об руку. В течение первого триместра дородовой уход включает анализы крови, физический осмотр, беседы о образе жизни и многое другое.
Персонал клиники МэйоДородовой уход — важная часть здоровой беременности. Независимо от того, выберете ли вы семейного врача, акушера, акушерку или групповую дородовую помощь, вот чего ожидать во время первых нескольких дородовых посещений.
Первый визит
Как только вы подумаете, что беременны, запишитесь на первое дородовое наблюдение. Выделите время для первого посещения, чтобы изучить свою историю болезни и обсудить любые факторы риска проблем с беременностью.
История болезни
Ваш лечащий врач может спросить о:
- Ваш менструальный цикл, гинекологический анамнез и любые прошлые беременности
- Ваша личная и семейная история болезни
- Воздействие потенциально токсичных веществ
- Использование лекарств, включая лекарства или добавки, отпускаемые по рецепту и без рецепта
- Ваш образ жизни, включая употребление табака, алкоголя и кофеина
- Поездка в районы, где распространены малярия, туберкулез, вирус Зика или другие инфекционные заболевания
Делитесь информацией о деликатных вопросах, таких как домашнее насилие, аборты или употребление наркотиков в прошлом.Это поможет вашему лечащему врачу наилучшим образом позаботиться о вас и вашем ребенке.
Срок погашения
Срок не является предсказанием того, когда вы поставите. Это просто дата, когда вы будете на 40 неделе беременности. Немногие женщины рожают в положенный срок. Тем не менее, определение срока родов — или предполагаемой даты доставки — важно. Это позволяет вашему лечащему врачу следить за ростом вашего ребенка и течением вашей беременности, а также планировать анализы или процедуры в наиболее подходящее время.
Чтобы оценить дату родов, ваш лечащий врач будет использовать дату начала вашей последней менструации, прибавить семь дней и отсчитать три месяца назад. Срок родов составит около 40 недель с первого дня последней менструации. Ваш лечащий врач может использовать УЗИ плода, чтобы подтвердить дату.
Физический осмотр
Ваш лечащий врач обычно проверяет ваше кровяное давление, измеряет ваш вес и рост и рассчитывает индекс массы тела, чтобы определить рекомендуемую прибавку в весе, необходимую для здоровой беременности.
Ваш лечащий врач может провести медицинский осмотр, в том числе осмотр груди, осмотр органов малого таза и скрининговые осмотры сердца, легких и щитовидной железы. Вам может потребоваться мазок Папаниколау для скрининга на рак шейки матки, в зависимости от того, сколько времени прошло с момента вашего последнего обследования.
Лабораторные испытания
При первом дородовом посещении анализы крови могут быть сданы по номеру:
- Проверьте свою группу крови. Это включает ваш резус-статус. Фактор резус (Rh) — это унаследованный признак, который относится к определенному белку, обнаруженному на поверхности красных кровяных телец.Ваша беременность может нуждаться в особом уходе, если у вас Rh отрицательный, а у отца вашего ребенка Rh положительный.
- Измерьте свой гемоглобин. Гемоглобин — это богатый железом белок, содержащийся в красных кровяных тельцах, который позволяет клеткам переносить кислород из ваших легких в другие части вашего тела и переносить углекислый газ из других частей вашего тела в легкие, чтобы его можно было выдыхать. . Низкий гемоглобин или низкий уровень эритроцитов — признак анемии. Анемия может вызвать сильную усталость и повлиять на вашу беременность.
- Проверить иммунитет к определенным инфекциям. Обычно сюда входят краснуха и ветряная оспа (ветряная оспа) — если в вашей истории болезни не указано доказательство вакцинации или естественного иммунитета.
- Обнаружение контакта с другими инфекциями. Ваш лечащий врач порекомендует анализы крови для выявления таких инфекций, как гепатит B, сифилис, гонорея, хламидиоз и ВИЧ, вирус, вызывающий СПИД. Образец мочи также может быть проверен на наличие признаков инфекции мочевого пузыря или мочевыводящих путей.
Скрининговые тесты на аномалии плода
Пренатальные тесты могут предоставить ценную информацию о здоровье вашего ребенка. Ваш лечащий врач обычно предлагает различные пренатальные генетические скрининговые тесты, которые могут включать в себя УЗИ или анализы крови для выявления определенных генетических аномалий плода, таких как синдром Дауна.
Проблемы образа жизни
Ваш лечащий врач может обсудить важность питания и витаминов для беременных. Спросите о физических упражнениях, сексе, стоматологической помощи, вакцинациях и поездках во время беременности, а также о других вопросах образа жизни.Вы также можете рассказать о своей рабочей среде и о приеме лекарств во время беременности. Если вы курите, обратитесь к своему врачу за советами, которые помогут вам бросить курить.
Нормальные неудобства беременности
Вы можете заметить изменения в своем теле на ранних сроках беременности. Ваша грудь может быть болезненной и опухшей. Также часто встречается тошнота с рвотой или без нее (утреннее недомогание). Поговорите со своим врачом, если у вас тяжелое утреннее недомогание.
Другие посещения в 1 триместре
Ваши следующие дородовые посещения — часто планируемые каждые четыре недели в течение первого триместра — могут быть короче первого.Ближе к концу первого триместра — примерно на 12–14 неделе беременности — вы сможете услышать сердцебиение вашего ребенка с помощью небольшого устройства, которое отражает звуковые волны от сердца вашего ребенка (допплерография).
Консультации перед беременными — идеальное время для обсуждения вопросов или проблем. Также узнайте, как связаться с вашим лечащим врачом в перерывах между приемами. Знание о доступности помощи может обеспечить душевное спокойствие.
Получите самую свежую информацию о здоровье от экспертов клиники Мэйо.
Зарегистрируйтесь бесплатно и будьте в курсе достижений в области исследований, советов по здоровью и актуальных вопросов здравоохранения, таких как COVID-19, а также опыта в области управления здоровьем.
Узнайте больше об использовании данных Mayo Clinic.Чтобы предоставить вам наиболее актуальную и полезную информацию и понять, какие информация полезна, мы можем объединить вашу электронную почту и информацию об использовании веб-сайта с другая имеющаяся у нас информация о вас.Если вы пациент клиники Мэйо, это может включать защищенную медицинскую информацию. Если мы объединим эту информацию с вашими защищенными информация о здоровье, мы будем рассматривать всю эту информацию как защищенную информацию и будет использовать или раскрывать эту информацию только в соответствии с нашим уведомлением о политика конфиденциальности. Вы можете отказаться от рассылки по электронной почте в любое время, нажав на ссылку для отказа от подписки в электронном письме.
Подписывайся!
Спасибо за подписку
Наш электронный информационный бюллетень Housecall будет держать вас в курсе самой последней информации о здоровье.
Извините, что-то пошло не так с вашей подпиской
Повторите попытку через пару минут
Повторить
Авг.07, 2020 Показать ссылки- Lockwood CJ, et al. Пренатальный уход: первоначальная оценка. https://www.uptodate.com/contents/search. По состоянию на 9 июля 2018 г.
- Пренатальная помощь и тесты. Управление по женскому здоровью. https://www.womenshealth.gov/pregnancy/youre-pregnant-now-what/prenatal-care-and-tests. По состоянию на 9 июля 2018 г.
- Cunningham FG, et al., Eds. Наблюдение за беременной женщиной. В: Акушерство Уильямса. 25-е изд. Нью-Йорк, штат Нью-Йорк: образование McGraw-Hill; 2018. https: //www.accessmedicine.mhmedical.com. По состоянию на 9 июля 2018 г.
- Lockwood CJ, et al. Дородовая помощь: второй и третий триместры. https://www.uptodate.com/contents/search. По состоянию на 9 июля 2018 г.
- Рекомендации ВОЗ по дородовой помощи при положительном опыте беременности. Всемирная организация здравоохранения. http://www.who.int/reproductivehealth/publications/maternal_perinatal_health/anc-positive-pregnancy-experience/en/. По состоянию на 9 июля 2018 г.
- Bastian LA, et al. Клинические проявления и ранняя диагностика беременности.https://www.uptodate.com/contents/search. По состоянию на 9 июля 2018 г.
Продукты и услуги
- Книга: акушерство
- Книга: Руководство клиники Мэйо по здоровой беременности
.
Первый триместр | Johns Hopkins Medicine
Ваше первое дородовое посещение
Ваш первый дородовой визит самый тщательный.Собирается полная история болезни, проводится медицинский осмотр, а также проводятся определенные тесты и процедуры для оценки здоровья как вас, так и вашего будущего ребенка. Ваш первый дородовой визит может включать:
Личная история болезни . Это может включать запись любого из следующего:
Семейный анамнез матери и отца , включая болезни, умственные нарушения или нарушения развития, а также генетические нарушения, такие как серповидноклеточная анемия или болезнь Тея-Сакса
Личный гинекологический и акушерский анамнез , включая прошлые беременности (мертворождения, выкидыши, роды, прерывание беременности) и менструальный анамнез (продолжительность и продолжительность менструальных периодов)
Обучение , включая обсуждение важности правильного питания и ожидаемого увеличения веса во время беременности; регулярное упражнение; отказ от алкоголя, наркотиков и табака во время беременности; и обсуждение любых опасений по поводу домашнего насилия
Тазовый осмотр .Этот экзамен может быть сдан по одной или всем из следующих причин:
Отметить размер и положение матки
Для определения возраста плода
Для проверки размера и строения тазовой кости
Для проведения мазка Папаниколау (также называемого мазком Папаниколау) для выявления аномальных клеток
Лабораторные испытания , в том числе:
Анализы мочи .Это делается для выявления бактерий, глюкозы и белка.
Анализы крови . Это делается для определения вашей группы крови.
Все беременные проходят тестирование на резус-фактор в первые недели беременности. Несовместимость резус-фактора возникает, когда кровь матери резус-отрицательная, кровь отца резус-положительная, а кровь плода резус-положительная. Мать может вырабатывать антитела против резус-положительного плода, что может привести к анемии у плода.Наблюдаются проблемы несовместимости и доступно соответствующее лечение для предотвращения образования резус-антител во время беременности. Существуют также другие антитела крови, которые могут вызвать проблемы во время беременности, которые проверяются при первом посещении.
Скрининговые исследования крови . Это делается для выявления заболеваний, которые могут повлиять на беременность. Одним из примеров является краснуха, инфекционное заболевание, также называемое немецкой корью.
Генетические тесты . Это делается для выявления наследственных заболеваний, таких как серповидноклеточная анемия и болезнь Тея-Сакса.
Другие скрининговые тесты . Они выполняются для выявления инфекционных заболеваний, таких как заболевания, передающиеся половым путем и инфекции мочевыводящих путей.
Первое дородовое посещение — это также возможность задать любые вопросы или обсудить любые проблемы, которые могут у вас возникнуть по поводу вашей беременности.
Первый триместр: чего ожидать
Здоровый первый триместр имеет решающее значение для нормального развития плода. Возможно, вы еще не так много показываете снаружи, но внутри формируются все основные органы и системы плода.
По мере того, как эмбрион имплантируется в стенку матки, происходит несколько изменений, включая формирование:
Амниотический мешок . Мешочек с околоплодными водами, называемый амниотическим мешком, окружает плод на протяжении всей беременности.Амниотическая жидкость — это жидкость, вырабатываемая плодом и амнионом (оболочка, покрывающая плодную сторону плаценты), которая защищает плод от травм. Это также помогает регулировать температуру плода.
Плацента . Плацента — это орган в форме лепешки, который растет только во время беременности. Он прикрепляется к стенке матки крошечными выступами, называемыми ворсинками. Кровеносные сосуды плода прорастают из пуповины в эти ворсинки, обмениваясь питательными веществами и продуктами жизнедеятельности с кровью.Кровеносные сосуды плода отделены от кровоснабжения тонкой мембраной.
Пуповина . Пуповина представляет собой веревку, соединяющую плод с плацентой. Пуповина состоит из двух артерий и вены, которые переносят кислород и питательные вещества к плоду, а продукты жизнедеятельности — от плода.
Именно в этом первом триместре плод наиболее уязвим к повреждениям от таких веществ, как алкоголь, наркотики и некоторые лекарства, а также к таким болезням, как краснуха (немецкая корь).
В течение первого триместра ваше тело и организм вашего ребенка быстро меняются.
Первый триместр: изменения в вашем теле
Во время беременности в вашем теле произойдут многие изменения, которые помогут обеспечить питание и защиту вашего ребенка. Женщины по-разному переживают эти изменения. Некоторые симптомы беременности сохраняются в течение нескольких недель или месяцев. Другие испытывают лишь на короткое время. Некоторые женщины испытывают множество симптомов, а другие — лишь несколько или совсем не испытывают никаких симптомов.Ниже приводится список изменений и симптомов, которые могут произойти в течение первого триместра:
Молочные железы увеличиваются, в результате чего грудь набухает и становится нежной при подготовке к кормлению грудью. Это связано с повышенным содержанием гормонов эстрогена и прогестерона. Следует носить поддерживающий бюстгальтер.
Ваши ареолы (пигментированные участки вокруг сосков каждой груди) будут увеличиваться и темнеть. Они могут покрываться небольшими белыми бугорками, называемыми бугорками Монтгомери (увеличенные потовые железы).
Вены становятся более заметными на поверхности груди.
Матка растет и начинает давить на мочевой пузырь. Это вызывает у вас более частые позывы к мочеиспусканию.
Частично из-за скачков гормонов вы можете испытывать перепады настроения, похожие на предменструальный синдром, состояние, с которым сталкиваются некоторые женщины, которое характеризуется перепадами настроения, раздражительностью и другими физическими симптомами, возникающими незадолго до каждой менструации.
Повышенный уровень гормонов для поддержания беременности может вызвать «утреннее недомогание», которое вызывает тошноту, а иногда и рвоту. Однако утреннее недомогание не обязательно возникает только утром и редко мешает правильному питанию матери и ее плода.
Запор может возникнуть, когда растущая матка давит на прямую кишку и кишечник.
Мышечные сокращения в кишечнике, которые помогают перемещать пищу по пищеварительному тракту, замедляются из-за высокого уровня прогестерона.Это, в свою очередь, может вызвать изжогу, расстройство желудка, запор и газы.
Одежда может казаться более тесной вокруг груди и талии, поскольку размер желудка начинает увеличиваться, чтобы приспособиться к растущему плоду.
Вы можете испытывать сильную усталость из-за физических и эмоциональных нагрузок во время беременности.
Объем сердца увеличивается примерно на 40-50 процентов от начала до конца беременности.Это вызывает повышенный сердечный выброс. Повышенный сердечный выброс может вызвать учащение пульса во время беременности. Увеличение объема крови необходимо для дополнительного притока крови к матке.
Первый триместр: развитие плода
Самые драматические изменения и развитие происходят в течение первого триместра. В течение первых восьми недель плод называется эмбрионом. Эмбрион быстро развивается и к концу первого триместра становится полностью сформировавшимся плодом с массой около 0.От 5 до 1 унции и размером в среднем от 3 до 4 дюймов в длину.
Контрольные показатели роста и развития плода в первом триместре
В таблице ниже представлены контрольные показатели для большинства нормальных беременностей. Однако каждый плод развивается по-разному.
| Сроки | Тест производительности разработки |
|---|---|
| К концу четырех недель |
|
| К концу восьми недель |
|
| От эмбриона до плода |
|
| В течение недель с девятой по двенадцатую |
|
Плод наиболее уязвим в течение первых 12 недель.В течение этого периода времени формируются все основные органы и системы организма, которые могут быть повреждены, если плод подвергается воздействию лекарств, инфекционных агентов, радиации, некоторых лекарств, табака и токсичных веществ.
Несмотря на то, что органы и системы организма полностью сформировались к концу 12 недель, плод не может выжить самостоятельно.
Все, что вам нужно знать о первом триместре (с 1 по 12 недели)
Первый триместр: ключевые этапы
Первый триместр начинается в первый день последней менструации и длится до конца 12 недели.Это означает, что к тому времени, когда вы точно узнаете, что беременны, вы уже можете быть на пятой или шестой неделе беременности!
Многое происходит в течение первых трех месяцев. Оплодотворенная яйцеклетка быстро делится на слои клеток и имплантатов в стенке матки, где она продолжает расти. Эти слои клеток становятся эмбрионом, как на этом этапе называют ребенка.
В этом триместре ваш ребенок растет быстрее, чем в любое другое время. К шести неделям сердцебиение обычно можно услышать, а к концу 12 недели у вашего ребенка сформировались кости, мышцы и все органы тела.На данный момент ваш ребенок выглядит как крошечное человеческое существо и теперь называется плодом. Он или она даже будет практиковать глотание!
Когда я должен?
Узнайте дату родов с помощью нашего калькулятора срока родов!
Когда я увижу акушерку?
Ваш первый прием к акушерке (также известный как дородовой прием) — это прием по предварительной записи. Обычно это происходит между 8 и 10 неделями беременности. Узнайте, как зарегистрироваться у акушерки и когда будут записываться на прием.
Как обеспечить безопасность вашего ребенка
Есть некоторые вещи, которые вы можете делать во время беременности, чтобы повлиять на вашего ребенка. Узнайте о них, перейдя по ссылке ниже.
Полный список правил и запретов при беременности (и причин, почему) можно найти здесь.
Не уверены, беременны ли вы?
Узнайте здесь о симптомах, которые могут означать, что вы беременны.
Ваше физическое и психическое здоровье во время беременности
У нас также есть много полезных советов, как справиться с повседневными проблемами во время беременности.В первом триместре женщины часто испытывают такие симптомы, как утреннее недомогание, судороги и несварение желудка.
Не забывайте, что ваше психическое здоровье так же важно, как и ваше физическое здоровье. Некоторое беспокойство и стресс — это нормально, но это не должно продолжаться. Если то, что вы чувствуете, для вас непривычно, поговорите об этом со своим терапевтом или акушеркой. Они готовы помочь.
Было доказано, что упражнения, такие как йога, уменьшают беспокойство, а также являются отличным способом оставаться активным во время беременности.
Подробнее о психическом благополучии во время беременности
Подробнее о диабете и беременности
Подробнее о беременности с высоким ИМТ
Подробнее о физических упражнениях и беременности
Прочтите о симптомах, на которые следует обращать внимание при беременности
Следите за развитием вашего ребенка
Подпишитесь на бесплатное электронное письмо о беременности от наших акушерок, чтобы отслеживать развитие вашего ребенка и получать напоминания обо всем, что вам нужно знать в течение 9 месяцев беременности.Нажмите здесь, чтобы зарегистрироваться.
Сколько УЗИ во время беременности являются нормальными и что это за
- Для здоровой беременности обычно требуется два УЗИ: одно примерно на 11–14 неделях, а другое — примерно на 18–20 неделях.
- Если во время обычного ультразвукового исследования обнаруживаются какие-либо отклонения или осложнения, вам может потребоваться больше.
- При беременности с высоким риском — обычно из-за веса, возраста или истории болезни — еженедельное УЗИ может быть рекомендовано в течение последнего месяца беременности.
- Эта статья была отрецензирована Оливией П. Мирик, доктором медицины, клиническим доцентом кафедры акушерства и гинекологии Нью-Йоркского университета в Лангоне.
- Посетите справочную библиотеку Insider Health Reference за дополнительными советами.
Ультразвук является стандартным для каждой беременности, потому что это эффективный способ для врачей контролировать здоровье как растущего плода, так и будущей матери.
Как правило, здоровая беременность должна включать два ультразвуковых исследования: одно в первом триместре, а другое в середине второго триместра.
Однако каждая беременность отличается, и вам может потребоваться больше ультразвуковых исследований в зависимости от таких факторов, как возраст, вес и история болезни.
Вот что вам нужно знать о том, когда проходить УЗИ, чего ожидать во время приема и почему вам может потребоваться больше, чем два стандартных УЗИ.
Основы ультразвукаВерный своему названию, ультразвук работает, посылая и обнаруживая звуковые волны.Акушер-гинеколог или специалист по ультразвуку использует устройство, называемое преобразователем, для передачи звуковых волн через кожу в матку. Звуковые волны отражаются от плода, создавая образ ребенка в утробе матери.
Хотя для многих родителей получение снимков УЗИ считается ранней вехой, основная цель УЗИ — не на память. Врачи используют это время для проверки развития ребенка, выявления любых генетических аномалий и исследования матки, плаценты и околоплодных вод.
Вообще говоря, УЗИ безопасно проводить во время беременности, но с точки зрения того, сколько запланировать, важно поговорить со своим врачом, чтобы установить четкие медицинские причины того, почему УЗИ необходимо.
«Ультразвук не требует излучения и на частотах, используемых для диагностической визуализации, не представляет известного риска для матери или развивающегося ребенка», — говорит д-р Стивен Чейзен, директор отделения акушерской визуализации в NewYork-Presbyterian and Weill Cornell Medicine. .
Если у вас здоровая беременность, вам обычно требуется всего два ультразвуковых исследования.Первый обычно назначается в конце первого триместра, примерно на отметке 11–14 недель. Если у беременности нет серьезных осложнений, второе УЗИ проводится примерно на 18-20 неделе.
Чего ожидать от УЗИ в первом триместреМногие женщины проходят первое УЗИ на сроке от 11 до 14 недель беременности. С помощью этого обследования, также известного как «ультразвуковое исследование для свиданий», врач оценит гестационный возраст и исключит или определит любые серьезные отклонения в раннем развитии.
Во время этого раннего УЗИ врач может:
- Подтвердить беременность: Это делается путем проверки сердцебиения плода.
- Установить дату родов: Измеряя плод, врачи могут подтвердить гестационный возраст — или срок беременности — и установить предполагаемую дату родов.
- Определите количество младенцев: Если плодов несколько, врач должен их увидеть.
- Проверка на внематочную беременность: Врач может оценить, развивается ли беременность так, как предполагалось.Внематочная беременность — это когда оплодотворенная яйцеклетка прикрепляется вне матки.
- Скрининг для генетического отряда: Это обследование обычно включает скрининг затылочной прозрачности, который используется для исключения синдрома Дауна и физических дефектов сердца, таких как врожденные пороки сердца.
Второе УЗИ проводится примерно через 18–20 недель. УЗИ во втором триместре, также известное как «анатомическое сканирование», проводится для проверки роста жизненно важных органов ребенка и положения плаценты.И да, для тех из вас, кто хочет начать планировать или выбирать имена, «гениталии плода также можно визуализировать», — говорит Чейзен.
Во время второго УЗИ врач должен:
- Изучить анатомию плода: На этом этапе врач может обнаружить любые аномалии в структурах, таких как позвоночник, сердце, почки, мозг, лицо и конечности. .
- Проверьте биологический пол: Если вы не хотите знать биологический пол ребенка, обязательно сообщите об этом своему врачу.
- Положение плаценты: Низко расположенная плацента или предлежание плаценты — это когда плацента женщины покрывает шейку матки и может блокировать путь плода через родовые пути во время родов. В этом случае ваш акушер порекомендует как минимум одно дополнительное ультразвуковое исследование, чтобы увидеть, переориентируется ли плацента и расчищается ли ей путь. В противном случае требуется кесарево сечение.
Хотя два стандартных УЗИ считаются рутинными, есть много причин, по которым будущему родителю может потребоваться больше.
Некоторым пациентам может быть проведено первое УЗИ до 11 недель. Начало внутриутробной беременности заметно примерно через 6 недель, поэтому ультразвуковое исследование, которое проводится в любое время после шести недель, обычно надежно для определения того, как далеко может находиться пациентка. Если у вас есть раннее ультразвуковое исследование, вам все равно понадобится ультразвук в период от 11 до 14 недель, чтобы правильно оценить развитие.
Если во время обычного ультразвукового исследования обнаруживаются какие-либо отклонения или осложнения, например, положение плаценты, вам может потребоваться больше, говорит Чейзен.
Вам также могут потребоваться дополнительные ультразвуковые исследования, если у вашего ребенка есть риск врожденных дефектов, или если он к тому времени, когда вы доживете до родов, будет очень недовесом или избыточным весом. Следующие факторы могут увеличить риск для вашего ребенка:
- Если вы курите или употребляете алкоголь во время беременности или имеете семейную историю врожденных дефектов, это может повысить риск врожденных дефектов у вашего ребенка.
- Если у вас астма, недостаточный набор веса во время беременности или высокое кровяное давление, это может увеличить риск потери веса вашего ребенка.
- Если у вас избыточный вес или у вас развивается гестационный диабет во время беременности, это может увеличить риск избыточного веса вашего ребенка во время родов.
В группах высокого риска — обычно из-за веса, возраста или медицинских проблем — может быть рекомендовано еженедельное УЗИ в течение последнего месяца беременности. У этих пациенток эти быстрые УЗИ используются для оценки околоплодных вод и движения плода, чтобы убедиться, что все в порядке с беременностью.
Сколько стоит УЗИ?Ультразвук может стоить от нескольких сотен до более тысячи долларов, но обычно вам не нужно оплачивать весь счет.
Обычно ваша медицинская страховка покрывает большую часть или всю стоимость ультразвукового исследования, если оно сочтет это необходимым с медицинской точки зрения. Однако, в зависимости от вашего страхового плана, вам, возможно, придется оплатить сканирование как часть вашей франшизы.
Стоимость также зависит от того, где вам делают УЗИ и в каком регионе. Например, ультразвуковое исследование в больнице может стоить более 1000 долларов. Принимая во внимание, что вы можете посетить местный медицинский центр по планированию отцовства для недорогого ультразвукового исследования, независимо от того, есть у вас медицинская страховка или нет.
А УЗИ в центральном Огайо может стоить до 1205 долларов, в то время как максимальная стоимость в Нью-Йорке составляет 2315 долларов. Это согласно бесплатному онлайн-инструменту HealthcareBluebook, который собирает цены из крупных планов медицинского страхования по всей стране. Вы можете посмотреть смету расходов для вашего региона на HealthcareBluebook.com.
Takeaway InsiderВ то время как большинство женщин могут ожидать как минимум два УЗИ во время беременности — в первом и втором триместре соответственно — существует множество причин, по которым ваш врач может посоветовать еще.
Ультразвуковые исследования важны при наблюдении за развитием вашего ребенка, и вполне нормально испытывать беспокойство из-за мысли о необходимости проведения дополнительных обследований, помимо обычных. Обязательно задавайте вопросы своему врачу, а также о ресурсах, касающихся любых непредвиденных проблем, которые могут возникнуть.
изменений в вашем теле во время беременности: первый триместр
Путь к благополучию
Как узнать, что я беременна?
Замедленная менструация часто является первым признаком беременности.У вас могут быть и другие физические признаки. К ним относятся легкие спазмы и небольшое кровотечение, когда оплодотворенная яйцеклетка имплантируется в вашу матку.
Если вы пропустили месячные и думаете, что беременны, вы можете пройти домашний тест на беременность. Эти тесты очень точны, если вы проведете их через несколько дней после ожидаемого начала менструации. Если тест положительный, позвоните своему врачу.
Почему я так устаю?
Чувство сильной усталости — еще один частый симптом ранней беременности.Ваше тело упорно работает, чтобы приспособиться ко всем новым физическим изменениям. Это может вызвать сильную усталость. Возможно, вам придется спать дольше обычного ночью. Если есть возможность, вы можете немного поспать в течение дня. Скорее всего, ваша энергия вернется во втором триместре беременности.
Что такое утреннее недомогание?
Утреннее недомогание состоит из тошноты и рвоты. Это вызвано гормонами беременности. Многие беременные в той или иной степени заболевают им в первом триместре. Как бы это ни звучало, утреннее недомогание может возникнуть в любое время дня.Некоторые продукты питания или запахи могут вызывать тошноту, а иногда и рвоту. Некоторым людям кажется, что от пустого желудка становится хуже. Утреннее недомогание обычно проходит ко второму триместру.
Существуют безрецептурные витамины и травяные добавки, которые могут помочь от утреннего недомогания. Прием витамина B6 может помочь при тошноте, хотя и не может предотвратить рвоту. Добавки имбиря также могут уменьшить тошноту.
Какие еще изменения я могу ожидать в первом триместре?
Частое мочеиспускание. Ближе к концу первого триместра вы почувствуете, что мочиться чаще. Это потому, что ваша растущая матка давит на мочевой пузырь. При кашле или чихании у вас может даже появиться небольшое выделение мочи.
Легкомысленность. Ваше тело работает сверхурочно, чтобы производить дополнительную кровь для поддержки вашего ребенка. Это может вызвать головокружение или головокружение. Голод, слабость или стресс также могут вызывать эти симптомы.
Изжога. Мышцы, расщепляющие пищу, во время беременности становятся более расслабленными.Гормональные изменения также замедляют этот процесс. Пища также дольше остается в желудке, чтобы дать организму больше времени для усвоения питательных веществ. Все это может вызвать или усугубить изжогу.
Запор. Вы должны ежедневно принимать дородовые витамины, содержащие железо. Железо в витамине может вызвать запор. Медленный процесс расщепления пищи также может вызвать запор, газы и вздутие живота. Ваш врач может посоветовать принимать пищевые добавки с клетчаткой или смягчитель стула для облегчения состояния.Убедитесь, что вы пьете много воды (около восьми стаканов в день). Сообщите своему врачу, если у вас серьезные проблемы. Они могут переключить вас на другой дородовой витамин.
Видимые вены. Ваше тело вырабатывает дополнительную кровь, а ваше сердце работает быстрее, чтобы удовлетворить потребности беременности. Это может сделать более заметными синие вены на животе, груди и ногах. У вас могут появиться сосудистые звездочки на лице, шее или руках. Это крошечные кровеносные сосуды, которые отходят от центральной области, как лапы паука.
Изменения кожи. Вы можете заметить, что ваша кожа выглядит более розовой и сияющей. Некоторые называют это «сиянием беременности». Это вызвано усилением кровообращения. Гормоны беременных могут вызвать излишки жира на коже. Это может вызвать обострение прыщей.
Изменения груди. Большинство людей замечают изменения в груди на ранних сроках беременности. Гормоны в вашем теле изменяются, чтобы подготовиться к кормлению грудью. Когда это происходит, ваша грудь может ощущаться болезненной и опухшей.Вы можете заметить, что в области сосков образуются небольшие бугорки. Ваша грудь будет расти и меняться на протяжении всей беременности. Позже они могут казаться еще больше и полнее.
Изменения влагалища. Выстилка влагалища станет толще и менее чувствительной. Вы можете заметить жидкие белые выделения. Это нормально во время беременности. Легкое вагинальное кровотечение (кровянистые выделения) также является нормальным и распространенным явлением. Однако вам следует позвонить своему врачу, если у вас есть вагинальное кровотечение.Если кровотечение сильное или болезненное, обратитесь в отделение неотложной помощи.
Растущий живот. Ваша талия начнет расширяться по мере того, как ваш ребенок и матка станут больше. В зависимости от вашего роста до беременности, вы можете не заметить этого изменения до второго триместра. Отсутствие веса или его незначительное увеличение в первом триместре — это нормально.
Эмоциональные симптомы. Ваши гормоны перегружены во время беременности. Вы можете чувствовать себя угрюмым, забывчивым или неспособным сосредоточиться. Усталость и стресс могут усилить эти симптомы.
Что нужно учитывать
Имейте в виду, что каждая беременность уникальна. Даже у одного и того же человека могут быть разные изменения в многоплодной беременности. При каждом изменении ваши симптомы могут быть легкими или тяжелыми. Не волнуйтесь, если изменения не произойдут в определенное время. Поговорите со своим врачом, если у вас есть какие-либо проблемы.
Когда обратиться к врачу
Обратитесь к врачу, если вы думаете или знаете, что беременны. Они назначат встречу, чтобы подтвердить вашу беременность и поговорить с вами о дородовом уходе.
Вам также следует обратиться к врачу, если ваше утреннее недомогание и рвота достаточно серьезны, чтобы вызвать потерю веса.
Вопросы, которые следует задать врачу
- Я беременна?
- На каком сроке моя беременность?
- Каких физических и эмоциональных изменений мне следует ожидать?
- Мои симптомы нормальные?
- Есть ли риски, о которых мне следует знать?
- Какой витамин для беременных вы рекомендуете принимать?
Ресурсы
Американская академия семейных врачей: забота о вас и вашем ребенке во время беременности
.
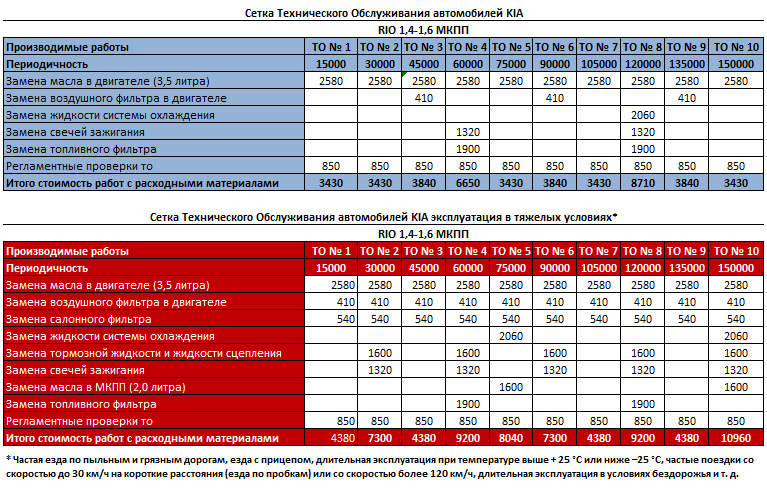


 Общий (клинический) анализ крови.
Общий (клинический) анализ крови.
 Общий (клинический) анализ крови.
Общий (клинический) анализ крови.
 Осмотры и консультации:
Осмотры и консультации: По показаниям – плановая дородовая госпитализация.
По показаниям – плановая дородовая госпитализация.